
内镜下鼻咽癌切除术作为晚期复发性
鼻咽癌的挽救治疗,安全有效
晚期复发性鼻咽癌的治疗手段存在很大的争议,再程放疗的疗效有限,且具有明显的放疗毒性反应。近期总结复旦大学附属眼耳鼻喉科医院120例接受内镜下鼻咽癌切除术治疗T3、T4晚期复发性鼻咽癌患者的疗效及其安全性,发现其安全有效。该研究成果发表在国际知名期刊Frontiers in oncology [IF=6.24].

背景
鼻咽癌是一种起源于鼻咽粘膜上皮的常见恶性肿瘤,在中国南方和东南亚地区流行。调强放射治疗在鼻咽癌患者中具有良好的疗效,但仍有10-15%的患者在接受放疗后会出现局部复发。复发性鼻咽癌的再程放疗常伴有放射性骨坏死、多发性颅神经功能障碍、脑坏死等严重并发症,并影响患者的生活质量,甚至死亡。据报道,再程放疗治疗能提高早期复发性鼻咽癌(T1及T2期)患者的生存率,而对于晚期鼻咽癌(T3及T4)患者疗效不佳,且明显增加放疗严重并发症的发生。
近年来,挽救性内镜鼻咽切除术相对于再程放疗在治疗早期复发性鼻咽癌具有更好的生存预后和更少的并发症。对于晚期复发性鼻咽癌的患者,内镜切除是一项极赋有挑战性的手术,目前仍存在较大争议,因为肿瘤常常侵犯颈内动脉、颅底、眼眶、颞下窝、硬脑膜、颅神经等给肿瘤全切带来巨大挑战。复旦大学附属眼耳鼻喉科医院鼻科团队回顾性收集2014年1月至2019年12月期间接受内镜下鼻咽切除术治疗晚期复发性鼻咽癌患者的相关数据。该研究主要探索内镜下鼻咽癌切除治疗T3、T4晚期复发性鼻咽癌患者的生存率和预后因素。
方法
研究人群
本研究收集了120例经病理确诊为晚期复发性鼻咽癌的患者,将早期复发性鼻咽癌(T1和T2期)患者与缺失重要变量数据的患者排除在研究外。此外,晚期复发性鼻咽癌也存在一些不能手术切除的病例:(1)肿瘤广泛侵犯颅内结构,特别是重要大血管和神经;(2)肿瘤侵犯颅内结构,且之前放疗后出现明显的放射性脑水肿;(3)远处转移;(4)无法切除的颈部淋巴结转移。此外,肿瘤边缘至颈内动脉小于0.5cm可视为肿瘤侵犯颈内动脉。
手术技巧
在肿瘤侵犯颈内动脉的患者中,一些患者在手术前接受了颈内动脉球囊闭塞试验(BOT试验)。如果BOT试验为阴性,可进行颈内动脉栓塞,并在手术过程中切除病变,暴露颈内动脉的咽旁段、岩骨段、破裂孔段和斜坡段,并根据侵犯程度切除相关颈内动脉(图1)。如果BOT试验为阳性,则在肿瘤切除前进行颈外动脉和大脑中动脉的动脉搭桥手术。两周后行再行肿瘤的切除。为了防止术后颅底大面积暴露引起的术腔感染并发症,可采用鼻腔游离粘膜瓣、鼻中隔带蒂粘膜瓣或颞肌瓣修补颅底缺损(图2)。
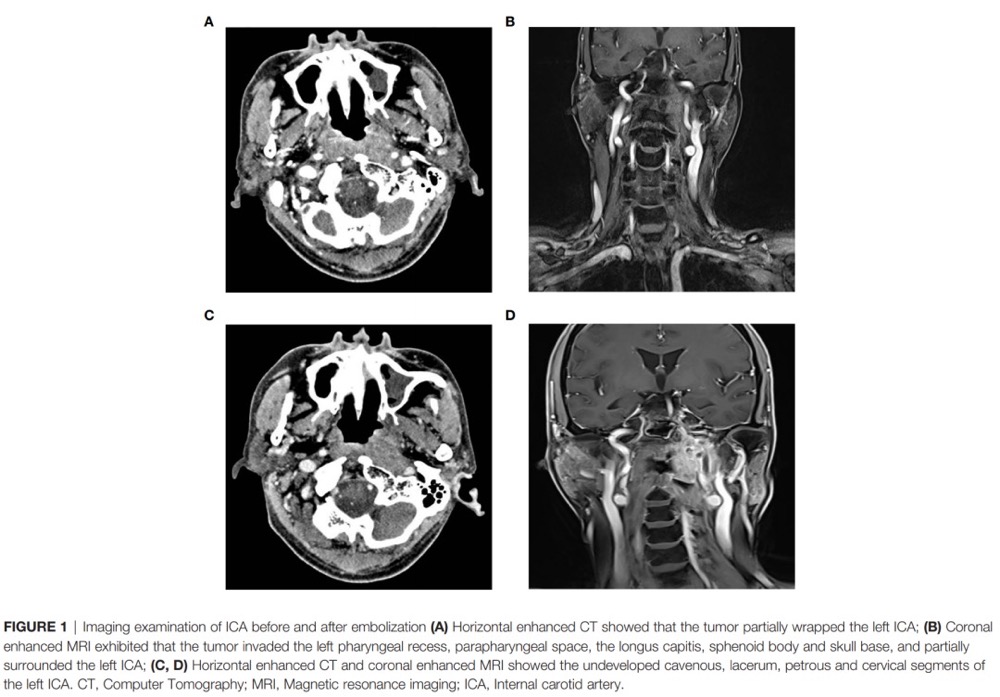
(图1)
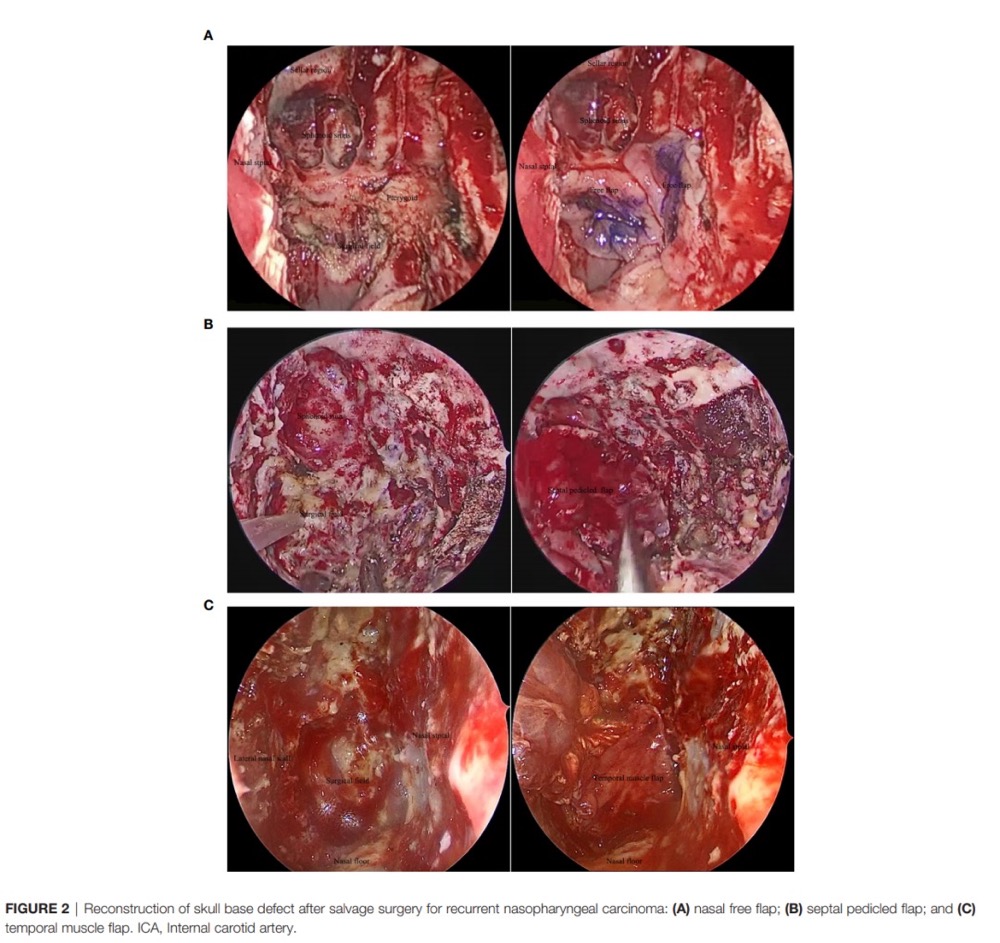
(图2)
临床数据
本研究收集了以下的相关临床数据:一般临床特点如年龄、性别、吸烟史、饮酒史、糖尿病、高血压和体重指数(BMI);肿瘤相关特征包括术前放疗次数、术前联合化疗情况、复发至最后一次放疗的时间间隔、肿瘤分期、复发时淋巴结转移情况、病理类型、肿瘤坏死情况、手术切缘,肿瘤侵犯颈内动脉,采用带蒂皮瓣修补颅底缺损,术后辅助治疗,无进展生存期(PFS)和总体生存期(OS);血清学参数,即血红蛋白水平、中性粒细胞与淋巴细胞比率和血清碱性磷酸酶水平。
统计分析
采用Kaplan-Meier法绘制OS和PFS曲线,采用对数秩检验分析相关预后因素的显著性。采用Cox回归模型进行多变量生存分析。通过受试者工作特性(ROC)曲线分析确定变量预测OS的价值。随访期定义为从我院初步诊断到死亡或最后一次随访的时间。
结果
表1总结了所有患者的相关临床特点:其中包含75例T3病变和45例T4病变。28例(23.3%)有淋巴结转移。术前肿瘤侵犯颈内动脉41例(34.2%),其中颈内动脉栓塞13例,未栓塞28例;79例患者肿瘤未侵犯颈内动脉(63.8%)。在120例患者中,84例(70.0%)行颅底缺损修补术。采用带蒂皮瓣55例(45.8%),其中带蒂中隔粘膜瓣41例,颞肌瓣14例。65例颅底缺损未采用带蒂皮瓣修补,其中29例采用鼻腔游离粘膜瓣修补,36例未经任何处理。此外,8例、26例和9例患者分别接受了术后放疗、化疗和抗PD-1治疗。85例(70.8%)患者手术切缘为阴性。

术后并发症
在该研究中,没有患者在围手术期死亡。术后虽恢复良好,但仍存在一些并发症。大多数患者在术后的前几天有术腔结痂、鼻腔干燥和头痛表现。患者在使用抗生素治疗和鼻腔冲洗4周左右症状逐渐缓解。16例(13.3%)出现鼻咽部坏死,这是由于患者因既往有放疗史导致术腔难以愈合。15例(12.5%)因三叉神经下颌支损伤导致咀嚼肌运动障碍或张口受限。1例因颈内动脉栓塞后发生脑梗死。
总体生存率和无肿瘤进展生存率
39例患者(32.5%)经鼻内镜检查和增强磁共振检查发现肿瘤消失,41例患者(34.2%)带瘤生存。此外,在40例死亡的患者中,19例患者因肿瘤局部进展(n=12)或肿瘤进展至颅内(n=5),15名患者因术后颈内动脉出血而死亡,3名患者因肺转移而死亡,1名患者因颅底坏死而死亡,1例死于脑坏死,1例死于脑梗死。此外,1年、2年和3年总体生存率分别为81.1%、67.1%和55.2%。1年、2年和3年的PFS分别为54.7%、37.3%和29.4%(图3)。
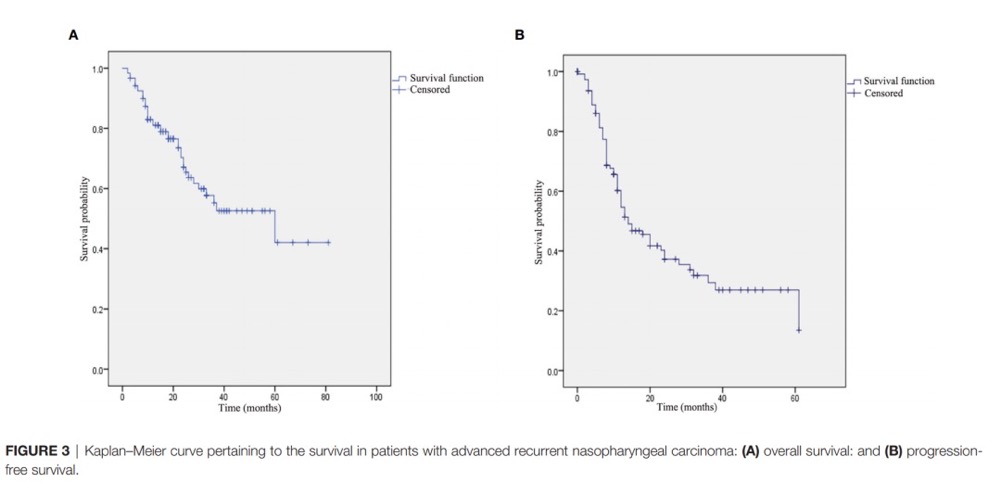
(图3)
预后因素
影响晚期复发性鼻咽癌总体生存率的危险因素包括年龄≥50岁(图4A)、低的BMI(图4B)、T4期病变(图4C)、肿瘤坏死(图4D)、肿瘤侵犯颈内动脉(图4E)、使用带蒂皮瓣(图4F)和手术切缘阳性(图4G)。无颈内动脉侵犯、颈内动脉侵犯、颈内动脉侵犯并栓塞患者的3年生存率分别为65.1%、15.7%和100% (图4E)。此外,年龄≥50岁(图5A)、低BMI(图5B)和rT4疾病(图5C)与PFS显著相关。在多变量Cox回归模型中,共有5个因素(年龄、BMI、T分期、肿瘤坏死和肿瘤侵犯颈内动脉)被证明是影响OS的独立预后因素。此外,采用ROC分析对5个危险因素进行分析,结果显示T分期是OS的最佳预测指标,其AUC值为0.669(95%可信区间[CI],0.563–0.774;P=0.003,图6)。此外,多变量分析显示BMI和T分期与晚期复发性鼻咽癌患者的PFS显著相关。
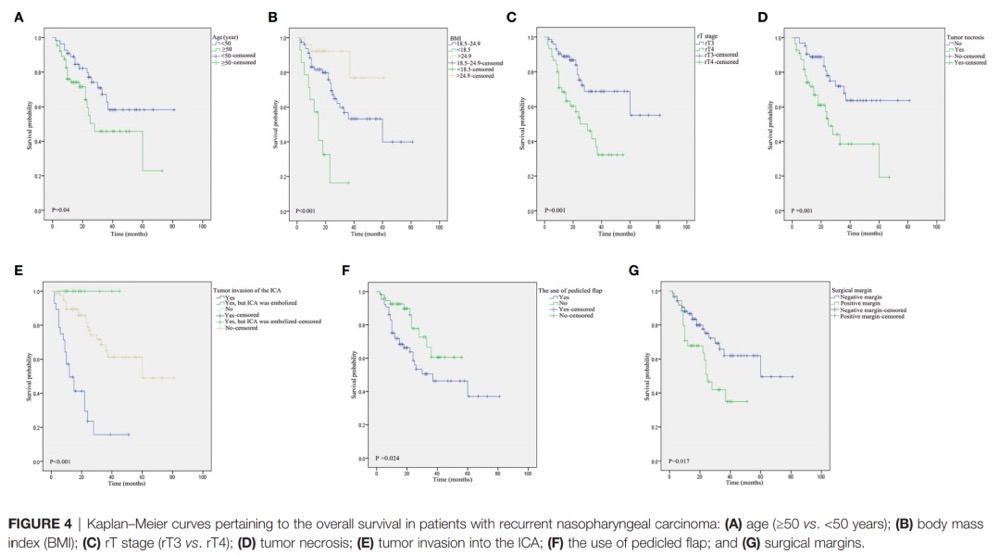
(图4)
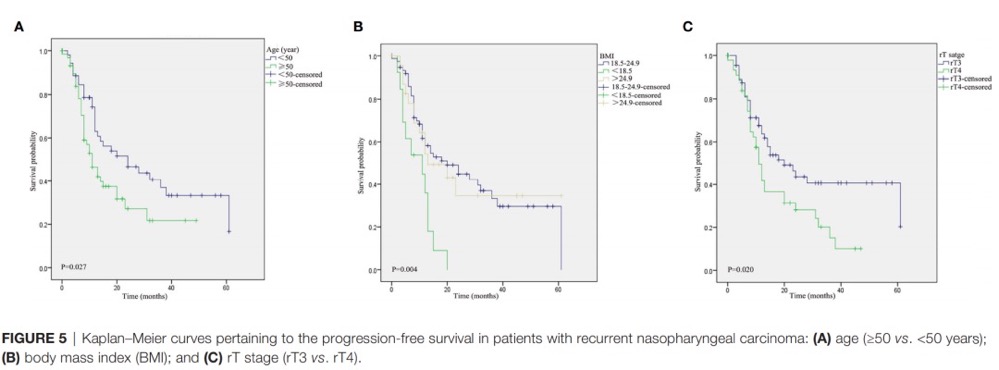
(图5)
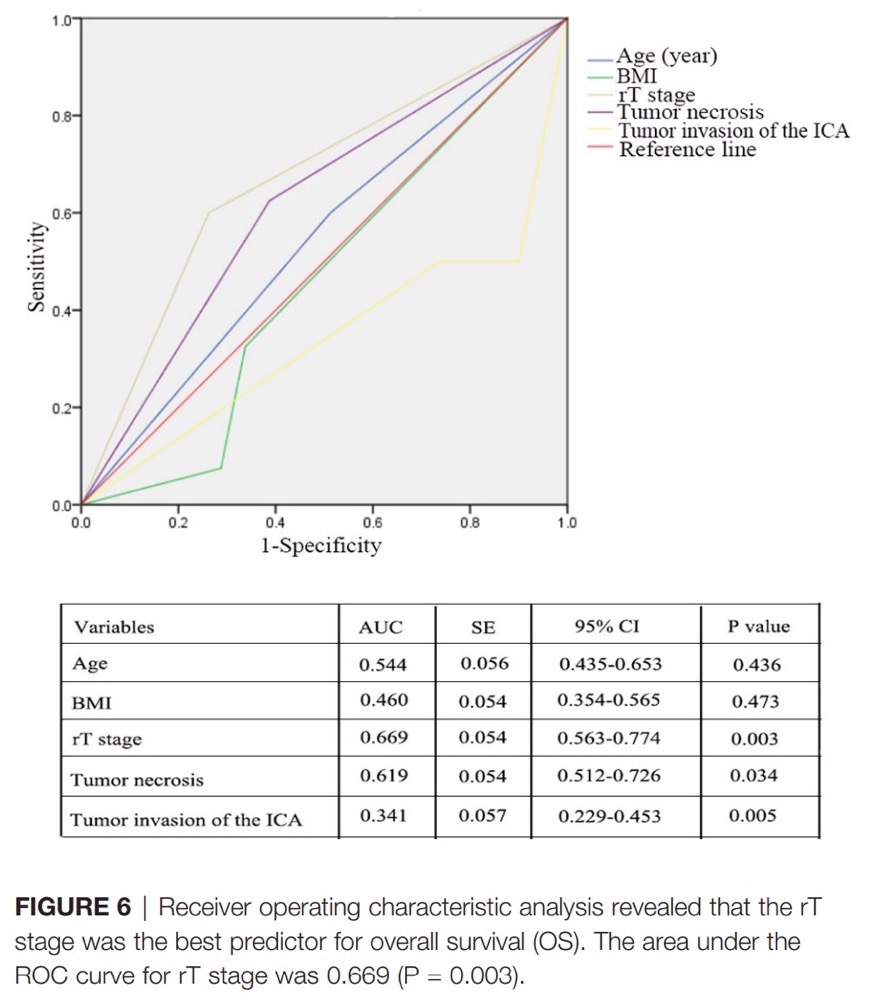
(图6)
讨论
晚期复发性鼻咽癌相对于原发性肿瘤具有更高的放疗抵抗能力。为了治疗这些侵犯范围大的肿瘤,再程放疗往往需要更高的辐射剂量和更宽的辐射范围,包括1-1.5cm的肿瘤边缘。因此,再程放疗治疗晚期复发性鼻咽癌容易损害邻近的关键结构,导致严重的放疗相关毒性和较差的生存结果。在本研究中,晚期复发性鼻咽癌患者的术后3年生存率为55.2%,明显高于接受挽救性调强放疗患者的生存率[1-3]。此外,接受内镜手术的T3和T4肿瘤患者的3年生存率分别为68.8%和36.9%,也高于文献报道接受挽救性调强放疗T3和T4肿瘤的患者,即49.5%和33.9%[2]。
近年来,复旦大学附属眼耳鼻喉科医院鼻科团队率先将颈内动脉栓塞、搭桥及覆膜支架置入等创新技术应用于切除侵犯颈内动脉的肿瘤。这种创新性的技术可以扩大手术切除范围,完全切除颈内动脉上的肿瘤,从而保证阴性边缘,降低肿瘤残留和复发的概率。此外,先前的放疗病史和手术创伤对颅底的血液供应造成很大的影响,术后很容易发生术腔感染。当感染病灶侵入颈内动脉时,可导致致命的颈内动脉出血。因此,颈内动脉栓塞也可以预防术后颈内动脉破裂。在本研究中,无颈内动脉侵犯、颈内动脉侵犯、颈内动脉侵犯并栓塞患者的3年生存率分别为65.1%、15.7%和100%。因此,对于有颈内动脉侵犯的晚期复发性鼻咽癌患者,术前行颈内动脉栓塞治疗,具有较好的预后。
结论
内镜下鼻咽癌切除术是治疗晚期复发性鼻咽癌的有效、安全的方法。年龄≥50岁、低BMI、T4分期、肿瘤坏死、肿瘤侵犯颈内动脉是影响总体生存率的独立危险因素。对于病变侵犯颈内动脉的晚期复发性鼻咽癌患者,术前行颈内动脉栓塞术可提高患者的生存预后。此外,需要病例匹配研究或更大临床样本的前瞻性研究来进一步评估内镜手术与再程放疗在治疗晚期复发性鼻咽癌的疗效。
复旦大学附属眼耳鼻喉科医院王德辉教授、余洪猛教授和孙希才副主任医师为文章的共同通讯,李万鹏医师和张焕康医师为文章的并列第一作者。
扫描下方二维码,阅读原文

中英文文献下载目录(上下滑动阅览)
[1] Kong F, Zhou J, Du C, He X, Kong L, Hu C, et al. Long-Term Survival and Late Complications of Intensity-Modulated Radiotherapy for Recurrent Nasopharyngeal Carcinoma. BMC Cancer (2018) 18:1139.
[2] Hua YJ, Han F, Lu LX, Mai HQ, Guo X, Hong MH, et al. Long-Term Treatment Outcome of Recurrent Nasopharyngeal Carcinoma Treated With Salvage Intensity Modulated Radiotherapy. Eur J Cancer (2012) 48:3422–8.
[3] Chan OS, Sze HC, Lee MC, Chan LL, Chang AT, Lee SW, et al. Reirradiation With Intensity-Modulated Radiotherapy for Locally Recurrent T3 to T4 Nasopharyngeal Carcinoma. Head Neck (2017) 39:533–40.
END